久しぶりの更新です。最後の更新から5ヶ月以上がたってしましいました💦何度も壁にぶつかりながらですが、ようやく新しい薬局での業務も形になってきたので、また徐々に記事を上げていきたいと思います。業務量が膨大な環境で残業時間が非常に多いため、以前に比べて頻度は少なくなりますが、今までより高度な内容の情報もお届けできると思います。
現在私の勤務する薬局では老人ホームの薬の管理をしており、月に2回、医師の往診に同行しています。月に1回は関係者でカンファレンスをしており、そのため様々な情報が入ってきており、また他職種の人の意見も聞けるので、大変ですが有意義な時間を頂戴しています。そこであった事例を紹介します。
毎回往診はお昼前に行くのですが、ある患者さんが往診時にはいつもベッドでぐったりしており、満足な診察を行えていない状況です。この患者さんはパーキンソン病を患っており、以下のような処方があります。
マドパー®配合錠L100 4錠 1日4回(起床時、昼食後、15時、夕食後)
朝夕食時はちゃんと起きており、食事を摂れているようですが、昼食前の往診時にはぐったりして寝ており、昼食もあまり食べていないようです。
そこでカンファレンスの際にこの患者さんについて話し合うことになりました。
医師は最初はマドパー®配合錠L100の副作用による傾眠かと思い起床時の薬を減らそうかと提案しました。確かに副作用として眠気が起きることはあります。しかしそれでは昼食後、15時に服用した後の夕食時にはもっとひどい眠気があるはずです。
ちなみにマドパー®配合錠L100は服用後2時間で最高血中濃度に達します。しかし夕食時にはそのような症状は無いとのことです。
この時に私からは、この患者さんはwearing off現象があるのではないかと提案しました。
・wearing off現象について
wearing off現象とはパーキンソン病が進行した場合に、レボドパの有効時間が短縮される現象です。
まず初めに覚ええおくべきこととして、レボドパは作用時間が短いです。おおよそ5~6時間程度と言われています。それでも作用時間が5~6時間程度あるなら、1日3回程度の服用で済むことになります。
ドパミン神経からドパミンが放出されることになりますが、このシナプスに放出されたドパミンは再取り込みされ、再利用されています。これによりドパミンの作用時間が5~6時間程度続くことになります。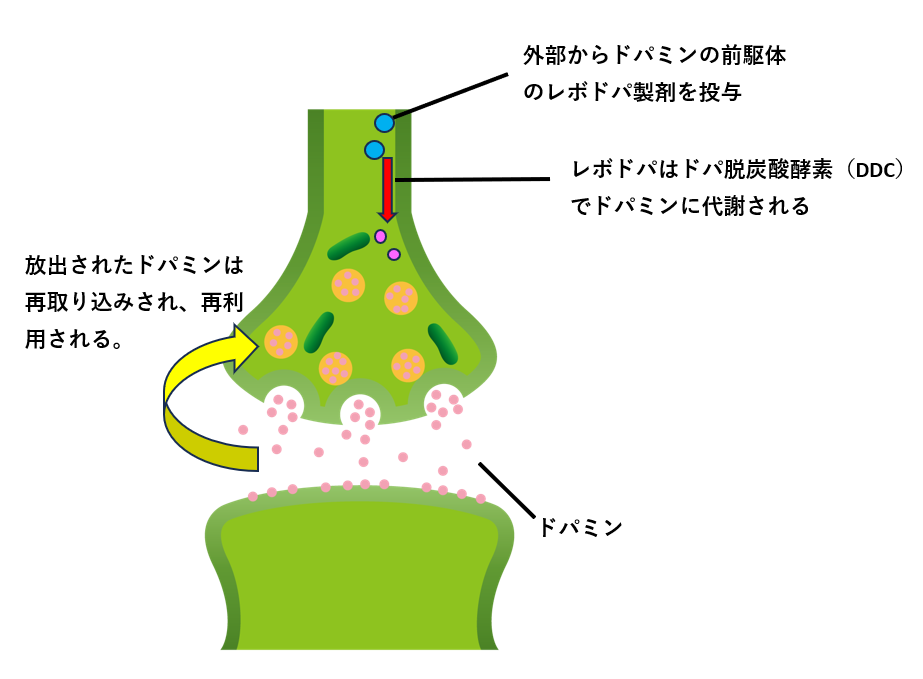
しかしパーキンソン病が進行するとドパミン神経の変性が進み、ドパミンの再取り込み、再利用が出来なくなってしまいます。そのためレボドパを投与した1~2時間後には効果がなくなってしまいます。これがwearing off現象です。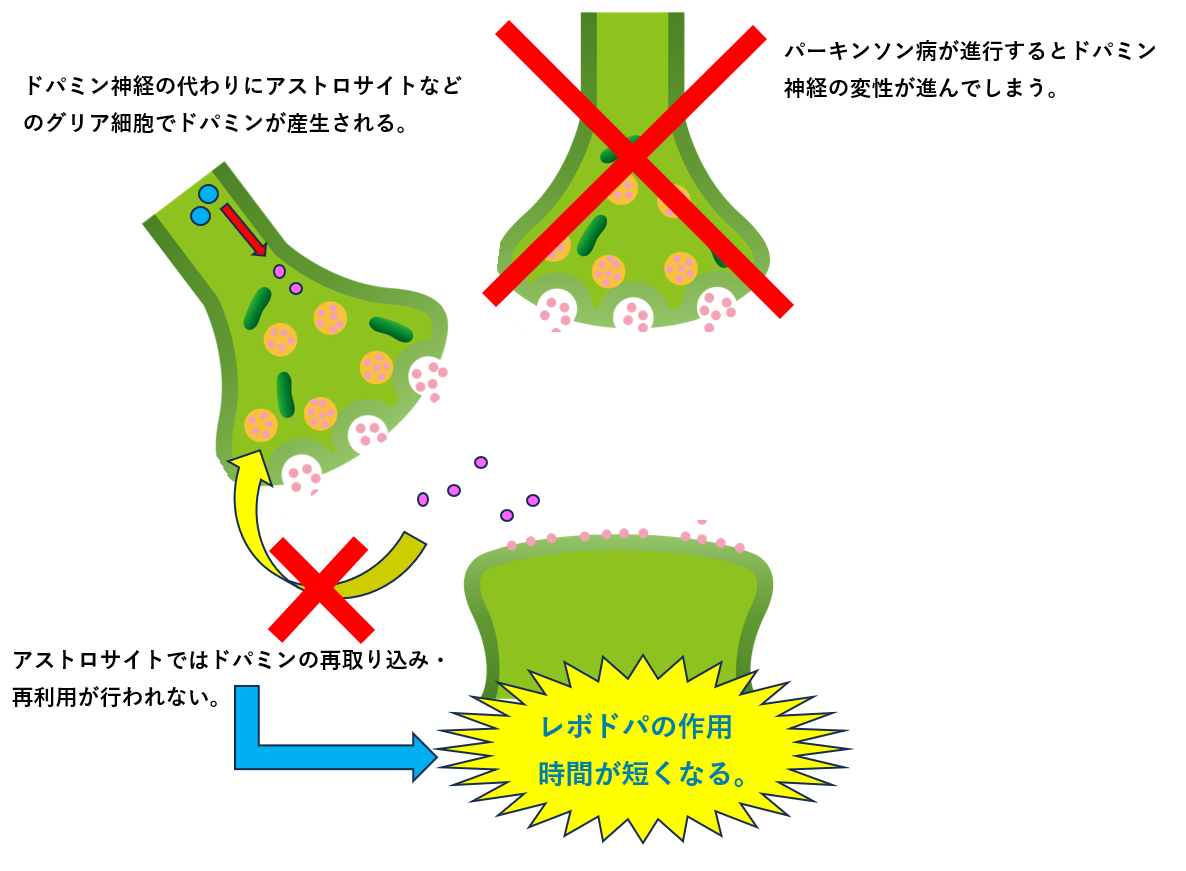
このようにwearing off現象になるとレボドパを投与しても効果が切れるのが早いため、安定した効果を得るためには頻回投与が必要となります。
この患者さんは何年も前からこの施設に入居しており、既にマドパー®配合錠L100を1日4回服用しており、パーキンソン病を発症して相当な期間がたっているため、wearing off現象が起きている可能性は高いといえます。
・wearing off現象の対策
wearing off現象が出た場合はどうすればよいでしょうか?
1つの対策としてはレボドパの服用回数を増やすことです。前述したようにレボドパ製剤は本来であれば1日3回程度の服用でよいはずです。この患者さんはマドパー®配合錠L100を1日4回服用しています。施設に入居した時点で既にwearing off現象が出始めていたのかもしれません。
しかしレボドパ製剤の服用回数を増やすとジスキネジアや悪性症候群の副作用が起きやすくなるので、増量は慎重に行う必要があります。
他の方法としてはオンジェンティス®錠などのCOMT阻害薬の併用があります。
ドパミンの再取り込み・再利用がされないため作用時間が短くなっているので、ドパミンを分解する酵素であるCOMT(カテコール-O-メチルトランスフェラーゼ)を阻害することで、ドパミンの分解が抑制され、レボドパ製剤の効き目が長くなります。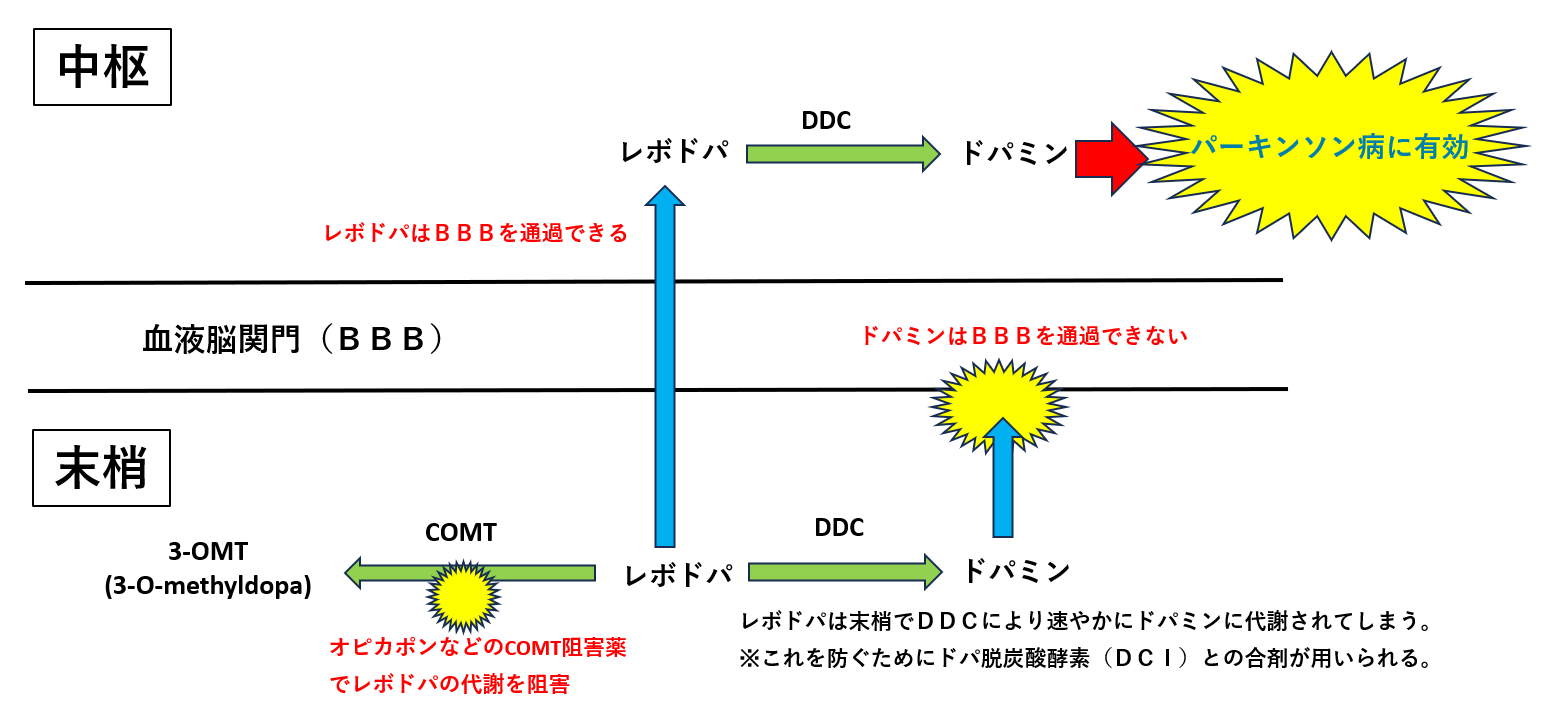
※COMT阻害薬にはエンカタポン(コムタン®錠)やエンカタポンとレボドパ・カルビドパの合剤のスタレボ®配合錠などがありますが、1日1回で済むオンジェンティス®錠が最も使いやすいといえるでしょう。
・今回の対策
他職種の方にもこの内容を理解してもらい、起床時のマドパー®配合錠L100を減らすのは得策ではないとなりました。問題はこの後どうするかです。
起床時のたいだい7時くらいに服用して、往診の10:30~11:00にはぐったりしているので、服用して3時間程度して効果が切れ始めている可能性があります。
服用時点を朝食後(9:00前後)にしたら往診時間にはまだマドパー®配合錠L100の効果が残っており、このような症状が改善される可能性があります。そのため起床時を朝食後に変えてみることになりました。
オンジェンティス®錠の追加について検討しましたが、往診医は神経内科の専門医ではないため、見送られました。
※老人ホーム等に入居する患者さんは基本的に病態が安定しており、専門医の紹介状を元に内科医がそのまま引き継いでいるケースが多いです。
今回のはあくまでパーキンソン病の専門医ではなく、一般の内科医の管轄の元での対策になります。必ずしも上手くいくとは限りません。そのため服用する薬の量を変えたりせず、失敗してもリスクがほとんどない方法で対応しました。これでダメなら一旦専門医に見てもらう必要もあると思います。
医師の往診同行や他職種とのカンファレンスは覚える事、考えることが多くて大変です。しかし意外と薬剤師が提案できることや、やれることが多いのも事実です。また共有できたらいい症例があったら紹介していきます。
にほんブログ村
記事が良かったと思ったらランキングの応援をお願いします。




コメント