前回の記事で非結核性抗酸菌症について説明しました。今回の記事では治療薬と副作用・相互作用等の注意点について説明します。
まず始めに結論から言ってしまうと、非結核性抗酸菌症においては確立された治療法というものが存在しません。そのため現状としては結核の治療薬を用いている状態です。
⇒結核と同じ抗酸菌なので、ある程度の効果は見込める。しかし完全に除去できるわけではない。
前回の記事で非結核性抗酸菌の分類について説明しました。
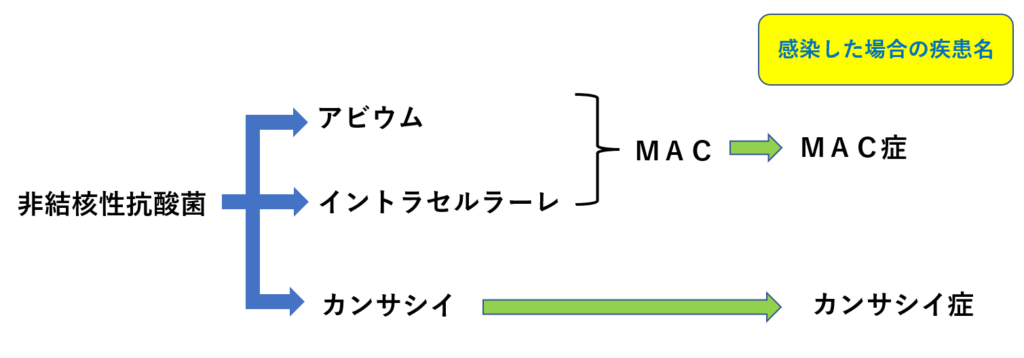
非結核性抗酸菌症の7~8割がMAC症、2割がカンサシイ症といったところですが、カンサシイ症においては抗結核薬の効果が高く、予後良好なケースが多いです。しかし最も多いMACについては抗菌薬の感受性が低いです。そのため多剤併用療法で長期間の治療が必要になります(2年程度は続けることになります)。それでは具体的な治療薬について見てみましょう。
まずはMAC症の場合です。
標準治療はリファンピシン、エタンブトール、クラリスロマイシンの3剤併用療法です。リファンピシンを1日1回450㎎(600㎎まで増量することもある)、エタンブトールを1日1回500~750㎎、クラリスロマイシンを1日2回、1回400㎎です。

また肺に空洞がある場合や、6ヶ月しても菌の減少が見られない場合はストレプトマイシンやカナマイシンといったアミノグリコシド系抗生物質を追加します。
※アミノグリコシド系抗生物質は基本的に注射剤ですが、2021年5月より吸入薬のアリケイス®吸入液が使えるようになりました。アリケイス®吸入液はネブライザーで吸入します。
長期間服用することになるので当然副作用等が気になるところです。上記の薬について確認しておきましょう。
・リファンピシンの場合
リファンピシンで最も気を付けなくてはならないのが相互作用の多さです。薬物代謝酵素であるCYP3A4の酵素誘導を起こすので、併用することで効能が減少してしまう薬物は多く存在します。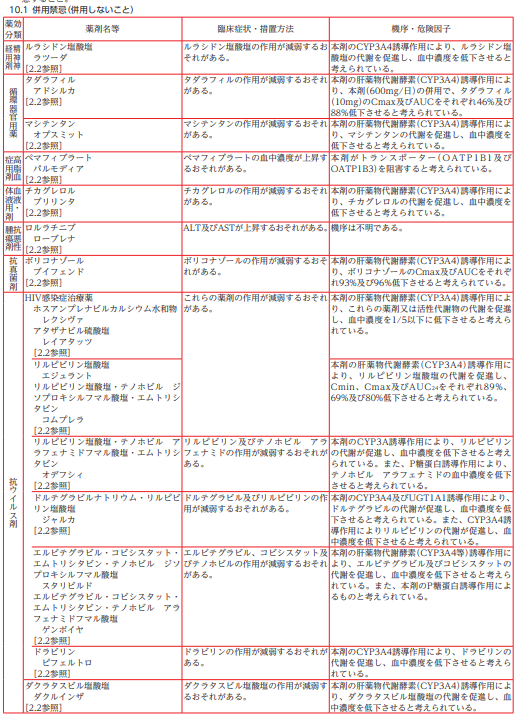
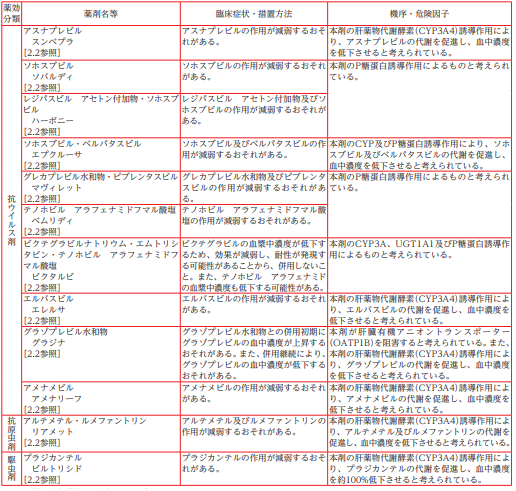
併用禁忌だけでもこれだけあります。正直暗記できる量ではありません。ただし多くは抗ウイルス薬です。HIV治療薬と帯状疱疹治療薬のアメナリーフ®あたりは確実に覚えておきましょう。その他では高脂血症治療薬のパルモディア®なんかも使用頻度が多いので注意が必要ですね。
その他の副作用で忘れてはいけないのが、体液の着色です。リファンピシンは薬そのものが非常に強い赤みを持っています。リファンピシンは尿や涙、汗、唾液といった体液を介して排泄されるので、これらが赤~橙赤色に着色します。特に涙から排泄されるとコンタクトレンズが着色してしまうので、コンタクトレンズはつけないよう指導することになっています。
ちなみに私は過去にリファジン®カプセルの脱カプセルをして分包する処方を受けたことがありますが、分包機の着色が凄まじかったです。3回重曹を撒いても色が取れなかったので、分包機を分解して、散剤が触れる部分全てを水洗いして、ようやく使えるようになりました。
その他の副作用としては劇症肝炎、無顆粒球症、中毒性表皮壊死症候群、スティーブンス・ジョンソン症候群、間質性肺炎といった重大な副作用の報告もありますが、いずれも「頻度不明」です。
・エタンブトールの場合
エタンブトールの副作用は視力障害につきるでしょう。視力障害には視力低下、中心暗点、視野狭窄、
色覚異常があるとされています。
※中心暗点とは視野の中央部分が周辺部に比べて暗く見えることです。
これらは早期に発見し服用を中止すれば可逆的です(つまり回復する)。しかし発見が遅れると不可逆的になり、回復しなくなることがあります。そのため早期発見が最も重要です。日常的に新聞等の文字が見え辛くなっていないか(片目ずつチェックします)、視野の中心が黒くなっていないか、視野が狭くなっていないか、色の見え方がおかしくなっていないかを確認しましょう。
その他の副作用では四肢の痺れなどがあります。これも早期発見で中止すれば回復します。
・クラリスロマイシンの場合
クラリスロマイシンも相互作用が多い薬です。リファンピシンとは逆で、薬物の代謝酵素であるCYP3A4を阻害し、併用する薬物の効果を増強させてしまうことがあります。

片頭痛治療薬のクリアミン®、睡眠薬のベルソムラ®、抗精神病薬のオーラップ®、ラツーダ®あたりは確実に押さえておきましょう。
その他の副作用としては心疾患のある患者、低カリウム血症のある患者では、QT 延長、心室頻拍、心室細動をおこすことがあるとされています。この辺についても異常を感じたら早めの受診が必要です。
・アミノグリコシド系抗生物質の場合
アミノグリコシド系抗生物質の副作用で注意しなくてはならないのは、聴覚障害と腎障害です。
聴覚障害は内耳障害です。第Ⅷ脳神経の障害が起きることによって生じます(第Ⅷ脳神経障害は9.3%と高頻度です)。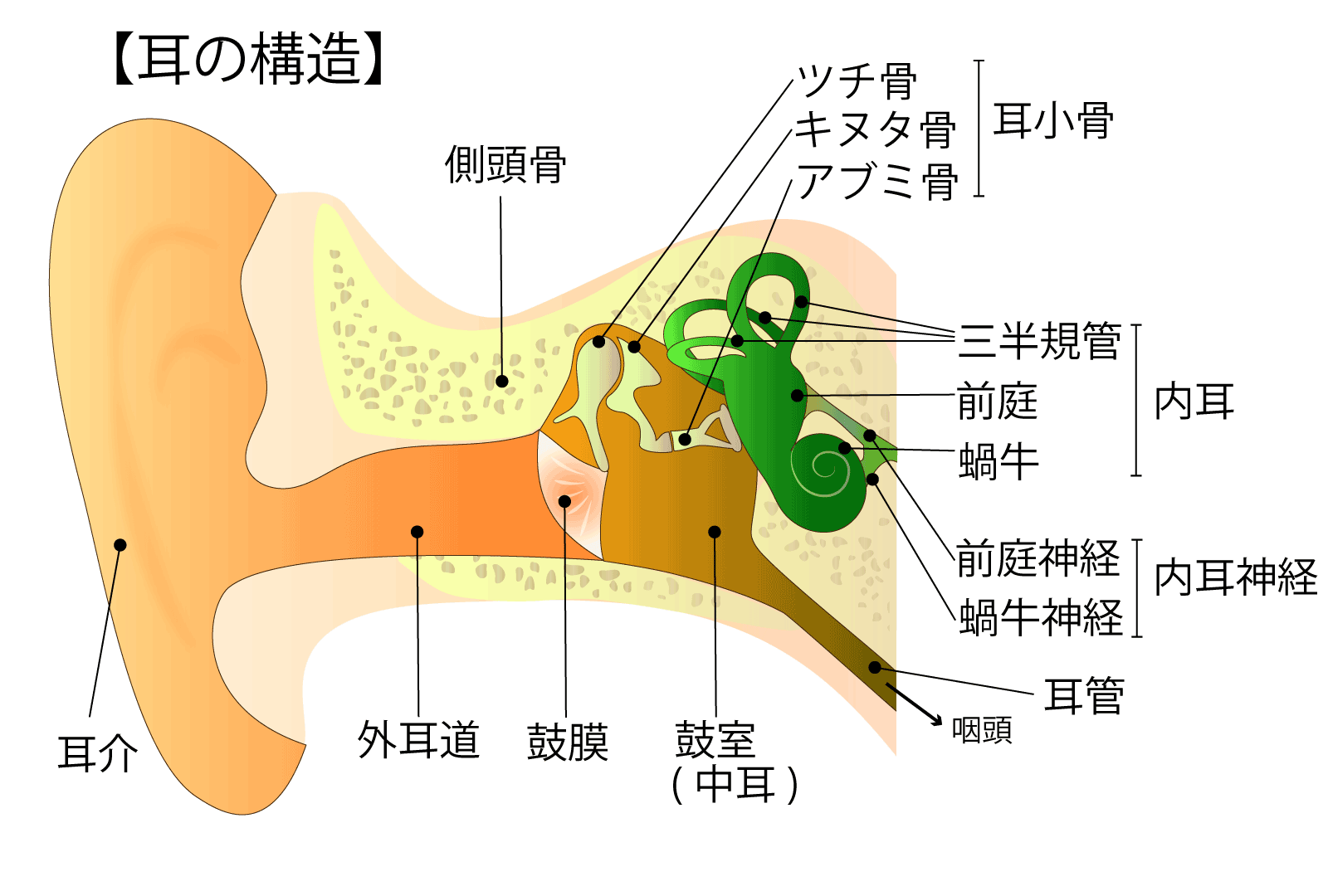
聴覚障害は不可逆的です。難聴、耳鳴り、耳がつまった感じ、ふらつきといった症状が出た場合は速やかに受診しましょう。
アミノグリコシド系抗生物質は尿細管壊死を起こし、腎機能障害を起こすこともあります。この副作用は用量依存的なので、腎機能が低下している場合は用量を少なくする必要があります。また聴覚障害の副作用は腎機能が悪い人ほど多く出るとされています。
腎障害は可逆的なので中止により改善しますが、腎障害により不可逆的な聴覚障害の発生頻度が上昇することになります。そのため腎機能には細心の注意を払わないといけません。あらかじめeGFRやクレアチニンクリアランスを測定しておく必要があるでしょう。
以上がMAC症の標準治療薬です。治療は喀痰に菌が検出されなくなってから、12ヶ月は続けるとされています。また肺に空洞を有する場合は延長することもあります。軽症でかつ空洞が無ければ稀に完治することもあるようですが、基本的には投薬治療が終わっても完治はせず、うまく付き合っていく形になります。(定期的な診察が必要です)
続いてカンサシイ症の治療について見てみましょう。
カンサシイ症の治療はMAC症と同様にリファンピシン、エタンブトール、クラリスロマイシンの3剤併用療法、またはリファンピシン、エタンブトール、イソニアジドの3剤併用療法となります。
イソニアジドの副作用で多いのは末梢神経障害です。
イソニアジドはビタミンB6のリン酸化酵素(ピドキサールホスホキナーゼ)を阻害することによって、ビタミンB6の不足を生じます。これにより末梢神経障害が起きるわけです。予防のためにビタミンB6を服用すると良いでしょう。
またイソニアジドはチラミン含有食品との併用に注意が必要です。チラミンは体内に吸収されるとアドレナリン作動性神経に取り込まれ、神経終末からノルアドレナリンの遊離を促進します。チラミンはMAOにより分解されるので、その作用はある程度抑えられているのですが、MAO阻害作用を有する薬物と併用するとチラミンの分解が抑制されるため、結果としてノルアドレナリンの作用が強く出ます。これによって血圧上昇、動悸、発汗といった症状が出ます。イソニアジドはMAO阻害作用を有するので、チラミン含有食品の摂取を控えなくてはなりません。

チラミンを多く含んだ食品はチーズ、赤ワイン、チョコレートなどがあります。これらの食品は摂りすぎないようにしましょう。
治療期間はMAC症と同じく喀痰検査で菌が検出されなくなってから、12ヶ月間で終了します。服用開始から1年半程度で終わることが多いです。前述したように抗結核薬の感受性が高く、再発も少ないため予後良好です。
ここまで一般的な治療について書いてみました。読者の方からの質問で漢方薬についての経験があれば書いて欲しいとのことでしたが、私自身は非結核性抗酸菌症の漢方処方を受け付けたことはありません。しかし実際に漢方薬が用いられることはあります。
1つは六君子湯です。非結核性抗酸菌症の患者さんは胃腸障害の人が多い傾向にあります。胃腸障害だと当然十分な栄養が取れず、免疫力が低下することになります。そのため六君子湯で消化管機能を亢進して、結果的に免疫力をアップさせるのが目的です。
その他には人参養栄湯、補中益気湯などもあります。これらも陰虚を改善し、免疫力を上げる目的で用います。麦門冬湯、清肺湯などは咳や痰を取るのに用いられますね。
取り急ぎ非結核性抗酸菌症の治療薬に関する記事をまとめてみました。
MAC症は治療法が確立しておらず、まだ手探りで行っている状態です。薬剤師ができるのは治療薬による副作用や相互作用を正しく伝え、それらを早期に発見できるようにすることです。時にリファンピシンやクラリスロマイシンは相互作用が多いので、これらを服用している患者さんの薬歴には、頭書きに目立つようにその旨を記載しておくべきですね。また長期治療になるので定期的なフォローアップも忘れないようにしましょう。
にほんブログ村
記事が良かったと思ったらランキングの応援をお願いします。
サブブログもよろしくお願いします。




コメント